当科で施行中の臨床研究
- 臨床研究1:レム睡眠行動障害の診断法の臨床研究
- 臨床研究2:認知症患者さんのバランス障害の進行を予防する特定臨床研究
- 臨床研究3:全身型重症筋無力症患者に対するエフガルチギモドの定期投与のステロイド投与量の減量効果の検討
臨床研究1:レム睡眠行動障害の診断法の臨床研究
筑波大学附属病院脳神経内科ではレム睡眠行動障害の診断法に関する臨床研究を行なっております。
レム睡眠行動障害が疑われる方が対象となります。本研究は筑波大学附属病院の外来診療を通して行いますので、参加には筑波大学附属病院宛の紹介状が必要です。本臨床研究への参加を希望される患者さま、また、患者さまをご紹介される医療機関の方々は本臨床研究の流れ、「お問い合わせ・当院に患者さまを紹介くださる医療機関の方々へ」をご覧ください。
動画を使ったわかりやすい説明もしておりますので、ぜひご覧ください。
レム睡眠行動障害とは

睡眠中にはレム睡眠とノンレム睡眠という異なる睡眠状態が交互に訪れます。レム睡眠は、閉じた瞼の下で眼球が素早く動いている(Rapid Eye Movement: REM)から名付けられました。夢をみるのは主にレム睡眠の時です。正常な睡眠では、レム睡眠の時は筋肉に力が入らなくなり、夢の中で行動しても実際には体は動きません。しかし、レム睡眠行動障害の方では、筋肉を緩めるスイッチがうまく働かず、夢で行動した通りに実際に体が動いてしまいます。多くは悪夢を伴います。
レム睡眠行動障害では次のような症状がみられます。
- 寝言で誰かとしゃべったり、大声で怒鳴る。
- 手足をバタバタ動かしたり、ベッドから落ちる。
- 壁や隣で寝ている人をなぐる。自分や相手が怪我をすることもある。
途中で起こすと夢の内容を覚えていることが多いのも特徴です。
レム睡眠行動障害と神経疾患
レム睡眠行動障害は高齢者に多い病気で、日本の高齢者のうち1%程度が罹患しています[1]。特にレム睡眠行動障害はパーキンソン病やレビー小体型認知症や多系統萎縮症などのα-シヌクレイノパチー*1によく合併します[2, 3]。明らかな神経症状のない方にレム睡眠行動障害を発症した場合は、これらの病気の前触れであると考えられており、レム睡眠行動障害の発症から10年以内に50%がパーキンソン病を発症し、最終的には81-90%が何らかのα-シヌクレオパチーを発症します[4]。高負荷の有酸素運動*2により早期のパーキンソン病の進行が抑制されるとの研究があるため[5]、レム睡眠行動障害と診断された方に対して運動療法を行うことで、パーキンソン病の発症を未然に防げる可能性があります。
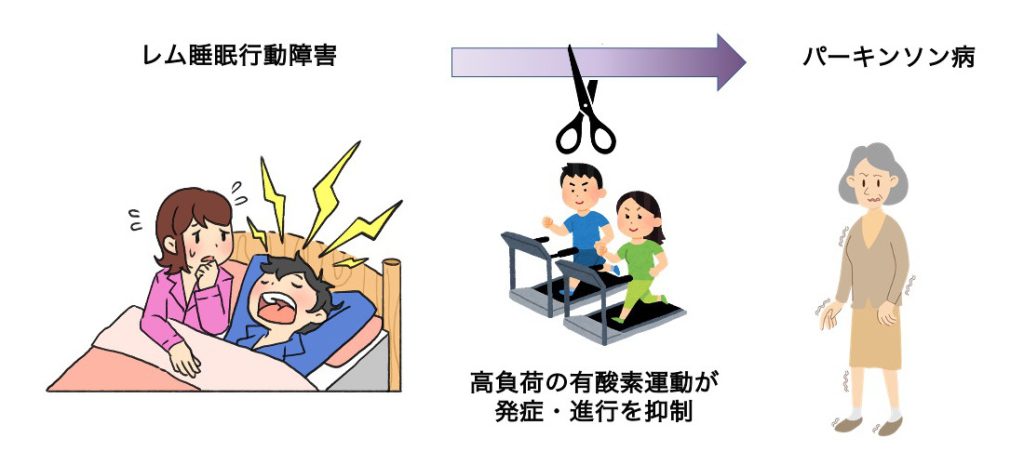
レム睡眠行動障害の新しい診断の開発
レム睡眠行動障害は患者さま、ご家族に質問表に答えてもらうことでも大まかな診断はできますが、睡眠時無呼吸症候群、てんかん、夜驚症など他の病気でも似た症状を示すことがあります。レム睡眠行動障害の正確な診断はポリソムノグラフィという検査で行います[6]。1泊2日の入院検査で、脳波計、筋電図計、酸素モニタ、心電図モニタなど多数のモニタをつけて行います。ポリソムノグラフィの装着や、測定結果の判読には熟練が必要なため、行うことができる施設は限られています。このため、より簡易な診断方法が必要とされています。
本臨床研究ではより簡便で患者さんに負担のかからない検査方法を検証いたします。
本臨床研究の流れ
外来予約
筑波大学附属病院は厚生労働省から指定された特定機能病院であるため、本臨床研究の参加には紹介状が必要です。レム睡眠行動障害の臨床研究への参加を希望される患者様の外来担当は筑波大学附属病院脳神経内科のレム睡眠行動障害外来(三橋泉)が行っています。レム睡眠行動障害外来は第二・四木曜日です。通院中・お近くの医療機関に「筑波大学附属病院脳神経内科 レム睡眠行動障害外来(三橋泉)」宛の紹介状の記載を依頼し、外来を予約してください。
外来受診(1回目)
まず筑波大学附属病院に受診いただき、質問票によるレム睡眠行動障害のスクリーニングを行います。質問票による評価でレム睡眠行動障害の可能性が低い、妊娠中、検査の実施が困難など、条件を満たさないと判断された場合は、臨床研究の対象になりませんので、あらかじめご了承ください。その際に認知機能検査や神経診察も同時に行い、パーキンソン病やレビー小体型認知症の可能性を評価します。
入院(1泊2日)
筑波大学附属病院に1泊2日入院いただき睡眠状態を計測します。
外来受診(2回目)
入院後の検査で得られた結果をお伝えします。診断後に継続的な通院が必要な方については、筑波大学附属病院で継続して治療を行うか、近隣の医療機関に紹介します。
お問い合わせ・当院に患者さまを紹介くださる医療機関の方々へ
本臨床研究についてのお問い合わせは以下にお願いいたします。
筑波大学附属病院脳神経内科
臨床研究担当医師 三橋泉
izumi.mihashi[at_mark]gmail.com
(at_markは@に置き換えてください。)
また、参加希望の患者さまのご紹介は「筑波大学附属病院 脳神経内科 レム睡眠行動障害外来(三橋泉)」あてにご紹介ください。
筑波大学附属病院の初回の予約を取る方法は、紹介状を作成した医療機関から医療連携患者相談センターにご連絡いただく方法と、患者さんご自身で予約センター(029-853-7668)にご連絡いただく方法、患者さんご自身が筑波大学附属病院に来院して予約をとる方法があります。予約センターは混み合っておりますので、医療機関から医療連携患者相談センターにご連絡いただくことをおすすめします。
レム睡眠行動障害外来の詳細についてご質問のある方は、以下のフォームに必要事項を記入してご送信ください。外来を担当しております三橋がお答えいたします。
*1:神経細胞やグリア細胞にα-シヌクレインと呼ばれるタンパクの異常構造や凝集体が蓄積することを特徴とする神経疾患
*2:心拍数が最大の80-85%程度となる運動を週3回30分行う
[1] Sasai-Sakuma, T., et al., Prevalence and clinical characteristics of REM sleep behavior disorder in Japanese elderly people. Sleep, 2020. 43(8).
[2] Baumann-Vogel, H., et al., REM sleep behavior in Parkinson disease: Frequent, particularly with higher age. PLoS One, 2020. 15(12): p. e0243454.
[3] Boeve, B.F., et al., REM sleep behavior disorder and degenerative dementia: an association likely reflecting Lewy body disease. Neurology, 1998. 51(2): p. 363-70.
[4] Howell, M.J. and C.H. Schenck, Rapid Eye Movement Sleep Behavior Disorder and Neurodegenerative Disease. JAMA Neurol, 2015. 72(6): p. 707-12.
[5] Schenkman, M., et al., Effect of High-Intensity Treadmill Exercise on Motor Symptoms in Patients With De Novo Parkinson Disease: A Phase 2 Randomized Clinical Trial. JAMA Neurol, 2018. 75(2): p. 219-226.
[6] Berry RB, Brooks R, Gamaldo C, Harding SM, Lloyd RM, Quan SF, Troester MT, Vaughn BV. AASM Scoring Manual Updates for 2017 (Version 2.4). J Clin Sleep Med. 2017 May 15;13(5):665-666.
臨床研究2:認知症患者さんのバランス障害の進行を予防する特定臨床研究
非侵襲中耳加圧装置とは、メニエール病患者さんなどの治療使われる医療機器で、耳の中に機械で圧力(圧波)をかけ、めまいをおこす原因となる内耳(前庭)に刺激を与えてめまいを改善する機器です。
アルツハイマー病の軽度認知症患者さんで、めまいやふらつきに悩まれている方が対象となります。本臨床研究は筑波大学附属病院の外来診療を通して行いますので、参加には筑波大学附属病院宛ての紹介状が必要です。「本臨床研究の流れ」をご覧ください。

アルツハイマー病などの認知症患者さんが高齢者の方と比べてつまずきやすく、転びやすいことをご存じでしょうか(文献7)。体のバランスをとるためには、筋肉や骨の力はもちろん、バランスを整える司令塔の脳、そしてバランスに必要な情報を送る「耳」と目の働きが重要です。耳は音を聞くだけでなく、頭や体の動きや傾きの情報を脳に絶えず伝えるという大事な役割を担っています(文献8、9)。アルツハイマー病などの認知症患者さんは、耳からの情報を受け取る脳の部分の働きが弱くなるため、バランスを崩しやすくなると考えられています(文献10)。
しかし、ヒトの脳はカバーする力や状況に合わせて変化する力に優れていますので、脳を上手に刺激することでその力を引き出せると考えます。
そこで、本臨床研究ですが、非侵襲中耳加圧装置を使って朝と晩の1日2回耳から圧波の刺激を送り、アルツハイマー病で軽度認知症の患者さんのバランス障害が進行しないようにする取り組みです。安静時に片耳3分間ずつ6か月間使用いただきますが、これ以外に日常生活の制限や注意などはありません。参加希望の患者さんがおられましたら、「本臨床研究の流れ」をご覧ください。

本臨床研究の流れ
本臨床研究の流れ
筑波大学附属病院は厚生労働省から指定された特定機能病院であるため、本臨床研究の参加には紹介状が必要です。参加を希望される患者さんは通院中の医療機関やお近くの医療機関に「筑波大学附属病院脳神経内科 中馬越清隆」宛の紹介状を依頼し、外来の予約をお願いします。大変恐縮ですが、下記の適応基準をご参照お願いします。
この研究では以下の基準を全て満たす方が対象となります。
- 50歳以上90歳未満の方
- MMSE(認知機能検査)の得点が22点以上の軽症の方
- 独立歩行可能な方
- 麻痺や失調、ふるえや運動異常のない方
- 耳の病気(外耳道損傷や鼓膜穿孔、中耳、内耳疾患)をもたない方
- 外耳道損傷、耳垢塞栓及び鼓膜穿孔のない方
- 心臓ペースメーカー、植込み型除細動器を使用していない方
外来受診(1回目)
筑波大学附属病院脳神経内科に受診いただき、アルツハイマー病の診察とバランス障害の診断を行います。認知機能検査や平衡機能検査を行って病状を評価します。当院耳鼻咽喉科医による外耳道と鼓膜の診察も必要に応じて行います。本研究ではアルツハイマー病の軽度認知症の患者さんで特定の耳の病気がない(鼓膜に穴が開いている、中耳炎の手術後など)方が対象であり、条件を満たさない場合対象とならない場合があることをあらかじめご了承ください。
外来受診(2回目)
ご家族同伴の元で臨床研究参加の同意を確認し、研究の説明を行います。非侵襲中耳加圧装置の使い方を説明し、貸し出しを行います。
外来受診(3回目)
装置の使用の状況を伺います。使用による問題点や日常生活について質問票でお伺いします。また認知症の進行とバランス障害の評価のため検査や診察を行います。
外来受診(4回目)
6カ月で終了です。装置の使用状況を伺い、認知症の進行とバランス障害進行の評価のための検査(認知症検査、平衡機能検査、画像検査)を行います。以降のアルツハイマー病の治療に関しましては、当院でのご継続かご希望に合わせて近隣医療機関への情報提供や紹介をさせていただきます。
お問い合わせ
本臨床研究についてのお問い合わせや参加希望の患者さんのご紹介は以下にお願いいたします
筑波大学附属病院脳神経内科
臨床研究担当医師 中馬越清隆、斉木臣二
029-853-3224
nakamagoe_k[at_mark]md.tsukuba.ac.jp(at_markは@に置き換えてください)
[7] Buchner DM, Larson EB. Falls and fractures in patients with Alzheimer-type dementia. JAMA 257:1492-95 (1987).
[8] The Neurology of Eye Movements (Contemporary Neurology Series) 5th Edition by John R. Leigh, David S. Zee, Oxford University Press (2015).
[9] Vertigo: Its Multisensory Syndromes. Thomas Brandt (ed.), Springer, London.
[10] Nakamagoe K, Fujimiya S, Koganezawa T, Kadono K, Shimizu K, Fujizuka N, Takiguchi S, Ueno T, Monzen T, Tamaoka A. Vestibular Function Impairment in Alzheimer’s Disease. J Alzheimers Dis 47:185-96 (2015).
臨床研究3:全身型重症筋無力症患者に対するエフガルチギモドの定期投与のステロイド投与量の減量効果の検討
(特定臨床研究:jRCT CRB3180028、https://jrct.niph.go.jp/latest-detail/jRCTs031240366)
重症筋無力症は自己免疫的機序による神経・筋接合部の障害により、眼瞼下垂(瞼が下がる)、複視(物が二重に見える)、全身の筋力低下・易疲労性(疲れやすさ)、構音・嚥下障害、呼吸障害等の症状を引き起こす神経免疫疾患です。
重症筋無力症の治療では1970年代から副腎皮質ステロイド(プレドニゾロンなど)が用いられるようになり、現在も治療の中心を担っています。しかしステロイドはその内服量が増えるにつれ、糖尿病、骨粗鬆症、体型の異常(中心性肥満)などの重大な有害事象が増加します。重症筋無力症では種々の治療を組み合わせることによりプレドニゾロン内服量を5mg/日まで減量し、この量で日常生活に支障のない症状を達成すること(MM-5mg)が治療の目標となっています。しかし現在もMM-5mgの累積達成率は62%程度に留まり*11 、いまだ難治性の経過を辿るケースが多くみられます。
近年、重症筋無力症の病態を特異的に標的にすることにより、より少ない副作用で病状の改善を図る薬剤(分子標的薬)が臨床応用されています。エフガルチギモド(商品名ウィフガート)は細胞内のリソソームでの免疫グロブリン分解を促進することにより重症筋無力症の原因となる自己抗体(抗アセチルコリン受容体(AChR)抗体・抗筋特異的チロシンキナーゼ(MuSK)抗体など)を減少させ、病状を改善させます。第Ⅲ相臨床試験では67.7%の有効率が報告されています *12 。
筑波大学脳神経内科外来に通院中の重症筋無力症の患者さんは145名*13と茨城県内最多・全国有数であり、分子標的薬の使用経験も豊富に有しています。我々はこの施設特性を生かし、現在エフガルチギモドを定期投与することにより全身型重症筋無力症患者さんの内服ステロイドの減量が可能か検証する特定臨床研究を行っています。
本臨床研究に参加可能な方
本臨床研究には、大まかに以下の基準を満たす重症筋無力症の患者さんが参加可能です。ただしこの他にも細かな基準がございますので、ご参加を検討される患者さんは主治医の先生とご相談のうえ、病状に関する診療情報提供書を当科研究担当医師 藤巻 基紀(連絡先は本ページ末尾を参照)に送付いただくようお願いいたします。
<主要な参加基準>
- 18歳以上・80歳未満の方
- 全身型重症筋無力症の確定診断を受けている方(抗体(AChR抗体/MuSK抗体)の陽陰性・種類は問わない)
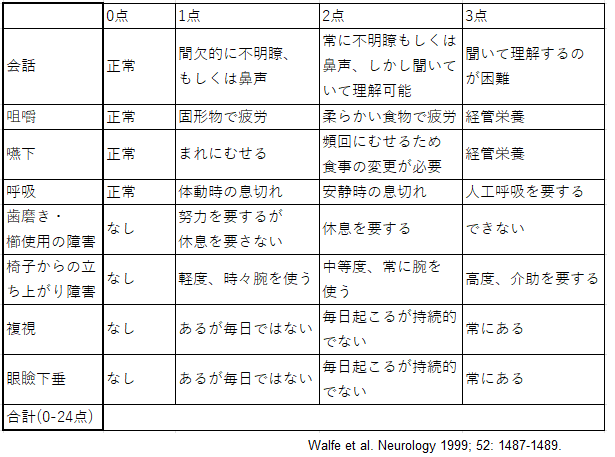
- プレドニゾロンを6mg/日以上内服しているにも関わらずMG-ADLスケール(表1)で5点以上の症状がみられる方
- 本試験の参加に当たり十分な説明を受けた後、十分な理解のうえ、患者さん自身の自由意志による文書同意が得られた方
- 過去エフガルチギモドでの治療を受けたことがない方
- 妊娠中、授乳中でない方
本研究の流れ
当科外来を受診いただき、同意をいただいたうえで適格性を満たすことが確認された後、エフガルチギモドの投与を開始します。エフガルチギモドは週1回、4週連続で投与を行います(これをサイクルと呼びます)。研究では4サイクルの投与を行い、各サイクルの間には28日間の休薬期間をおきます(休薬期間中は来院していただく必要はありません)。各サイクルの中で重症筋無力症の症状に関する診察や血液検査を実施し、各サイクルの最終日に症状の増悪がなければ、プレドニゾロン内服量を減量していきます。全体的な試験の期間は7-8か月程度となるため、この間当院に上記のスケジュールで定期通院していただく必要があります。
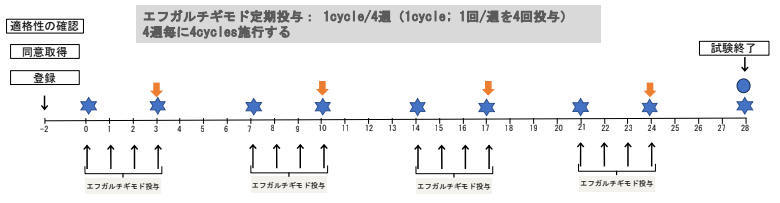
図1: スケジュールカレンダー

図2: スケジュールカレンダー(1ヶ月目)

図3: スケジュールカレンダー(2ヶ月目)
お問い合わせ
本臨床研究についてのお問い合わせや参加希望の患者さんのご紹介は以下にお願いいたします。
筑波大学附属病院脳神経内科
臨床研究担当医師:藤巻基紀、斉木臣二
029-853-3224
mtfujima [at_mark]md.tsukuba.ac.jp(at_markは@に置き換えてください)
11) Uzawa et al. JNNP 2023;94:467-473.
12) Howard et al. Lancet Neurol 2021; 20: 526-36
13) 2024年12月時点の集計





